W 2020 roku Europejskie Towarzystwo Gastroenterologii, Hepatologii i Żywienia Dzieci (ang. The European Society for Paediatric Gastroenterology Hepatology and Nutrition, ESPHGAN) wydało nowe rekomendacje dotyczące diagnozowania celiakii u pacjentów pediatrycznych. To aktualizacja zaleceń z 2012 roku, która wskazuje, że ominięcie biopsji – przy spełnieniu konkretnych warunków – jest słusznym kierunkiem w diagnostyce celiakii. W rekomendacjach z 2012 roku dostępne były dwa algorytmy – dla dzieci z podejrzeniem celiakii oraz dla dzieci z grupy ryzyka. W 2020 roku algorytm ujednolicono – jeden wspólny obejmuje zarówno dzieci z podejrzeniem celiakii, jak i te z grup ryzyka zachorowania na celiakię, a także te, którym z innych wskazań wykonano badania serologiczne w kierunku przeciwciał powiązanych z tą chorobą. Algorytm podzielono na 4 schematy: A, B1, B2 oraz C.
Schemat A
Pierwszym, podstawowym badaniem w diagnostyce celiakii jest detekcja przeciwciał przeciwko transglutaminazie tkankowej w klasie IgA (anty-tTG) przeprowadzona równolegle z oznaczeniem całkowitego stężenia przeciwciał w klasie IgA (tzw. total IgA). Badanie anty-tTG to test o bardzo wysokiej czułości i specyficzności, którego wykonanie przy podejrzeniu celiakii może zlecić lekarz pediatra, jednak w przypadku dodatniego wyniku dalsza diagnostyka i prowadzenie pacjenta jest zadaniem dla specjalisty, tj. gastroenterologa dziecięcego. Rolą lekarza POZ jest wychwycenie osób z podejrzeniem celiakii.
W ośrodku specjalistycznym ponownie oznacza się przeciwciała anty-tTG (IgA). W przypadku otrzymania wyniku dodatniego należy ocenić poziom tych przeciwciał. Stężenie przeciwciał anty-tTG, którego wartość przekracza dziesięciokrotnie górną granicę normy (≥ 10 × ULN, ang. upper limit of normal), potwierdzone dodatnim wynikiem przeciwciał przeciwko endomysium (EmA) w klasie IgA, upoważnia do rozpoznania celiakii bez wykonywania biopsji.
Jeżeli jednak wynik badania anty-tTG jest dodatni, ale stężenie przeciwciał nie przekracza wartości, którą jest 10 × ULN, wtedy do postawienia diagnozy konieczna jest ocena histopatologiczna wycinków pobranych podczas badania endoskopowego jelita cienkiego.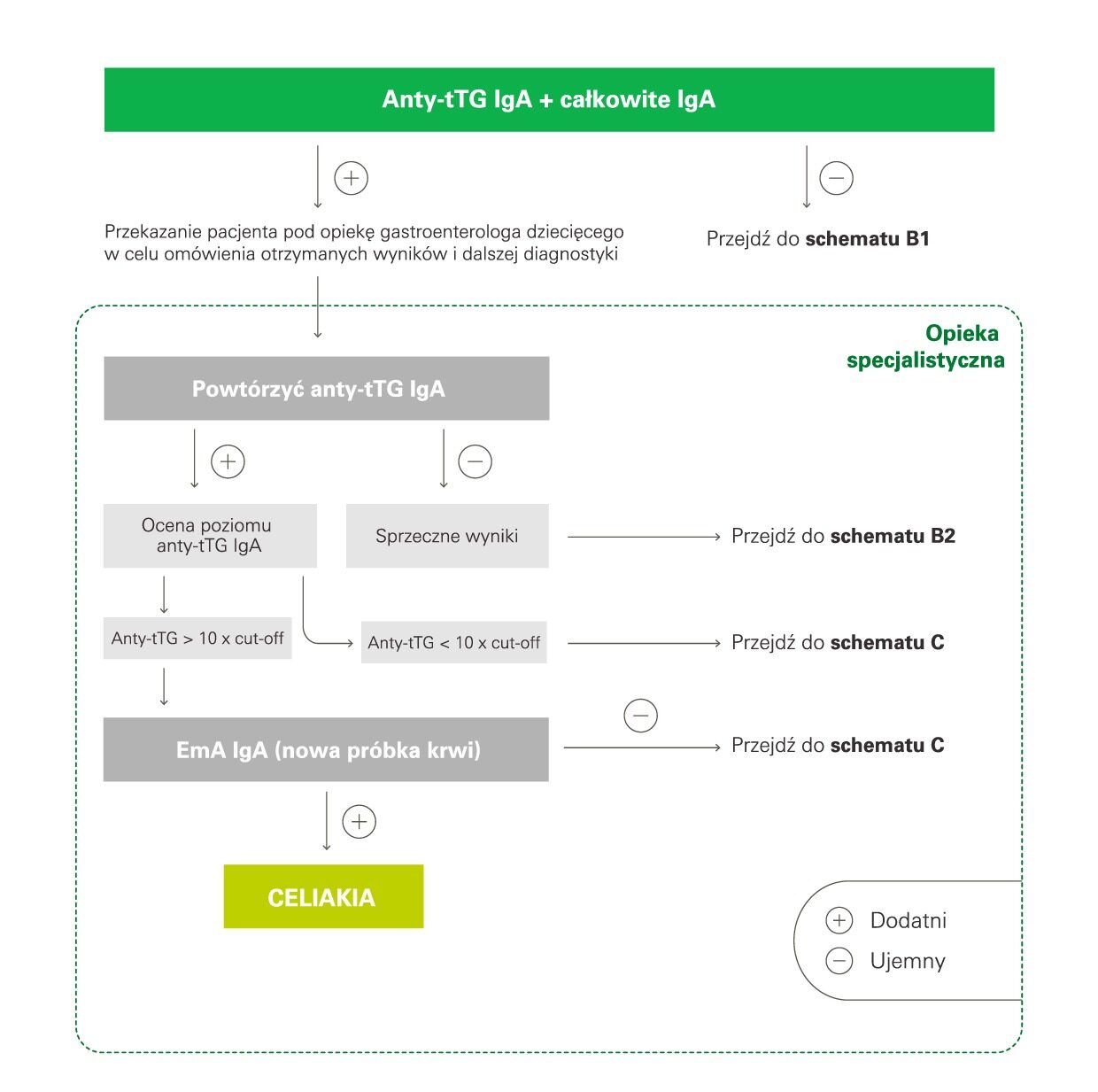
Schemat B1
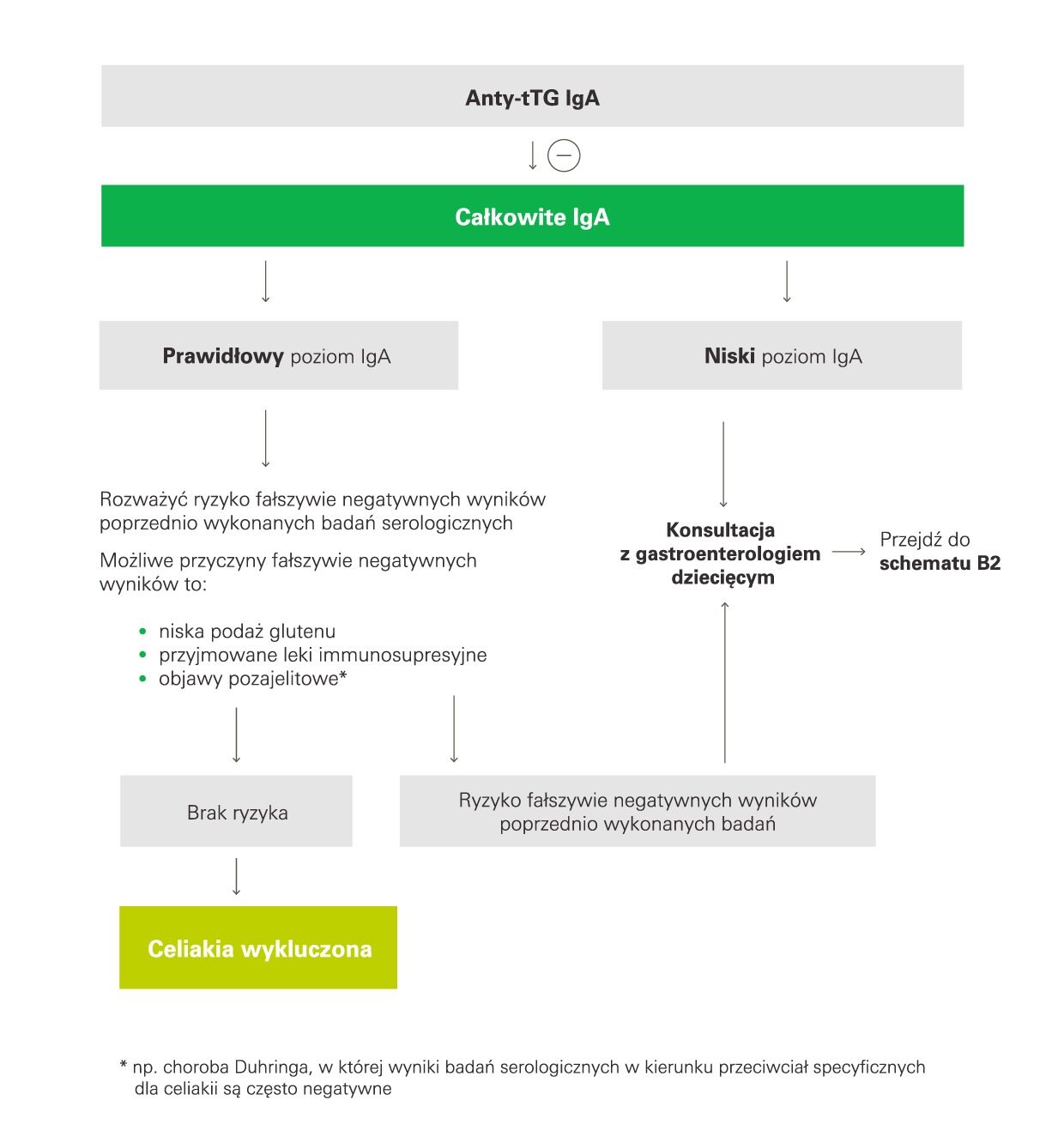
W zależności od wyniku badania przeciwciał anty-tTG w klasie IgA przechodzimy do kolejnego schematu diagnostycznego. Schemat B1 dotyczy ujemnego wyniku przeciwciał przeciwko transglutaminazie tkankowej. W tym przypadku, by ostatecznie wykluczyć celiakię, należy ocenić, czy otrzymany wynik ujemny nie bierze się z wrodzonej hipogammaglobulinemii (selektywnego niedoboru immunoglobuliny A), która dotyczyć może nawet 8% pacjentów z celiakią. W tym celu analizuje się wyniki badania całkowitego stężenia przeciwciał w klasie A. Jeżeli wynik total IgA jest w normie, fałszywie ujemny wynik badania anty-tTG może być spowodowany zbyt niską podażą glutenu w diecie albo przyjmowaniem przez pacjenta leków immunosupresyjnych. Także w przypadku podejrzenia choroby Duhringa przeciwciała przeciwko transglutaminazie tkanowej mogą nie być wytwarzane. Jeżeli ryzyko wyników fałszywie negatywnych ocenia się jako niskie, celiakia zostaje wykluczona.
Jeśli wynik badania total IgA wskazał na niski poziom immunoglobulin klasy IgA, należy przejść do schematu diagnostycznego B2.
Schemat B2
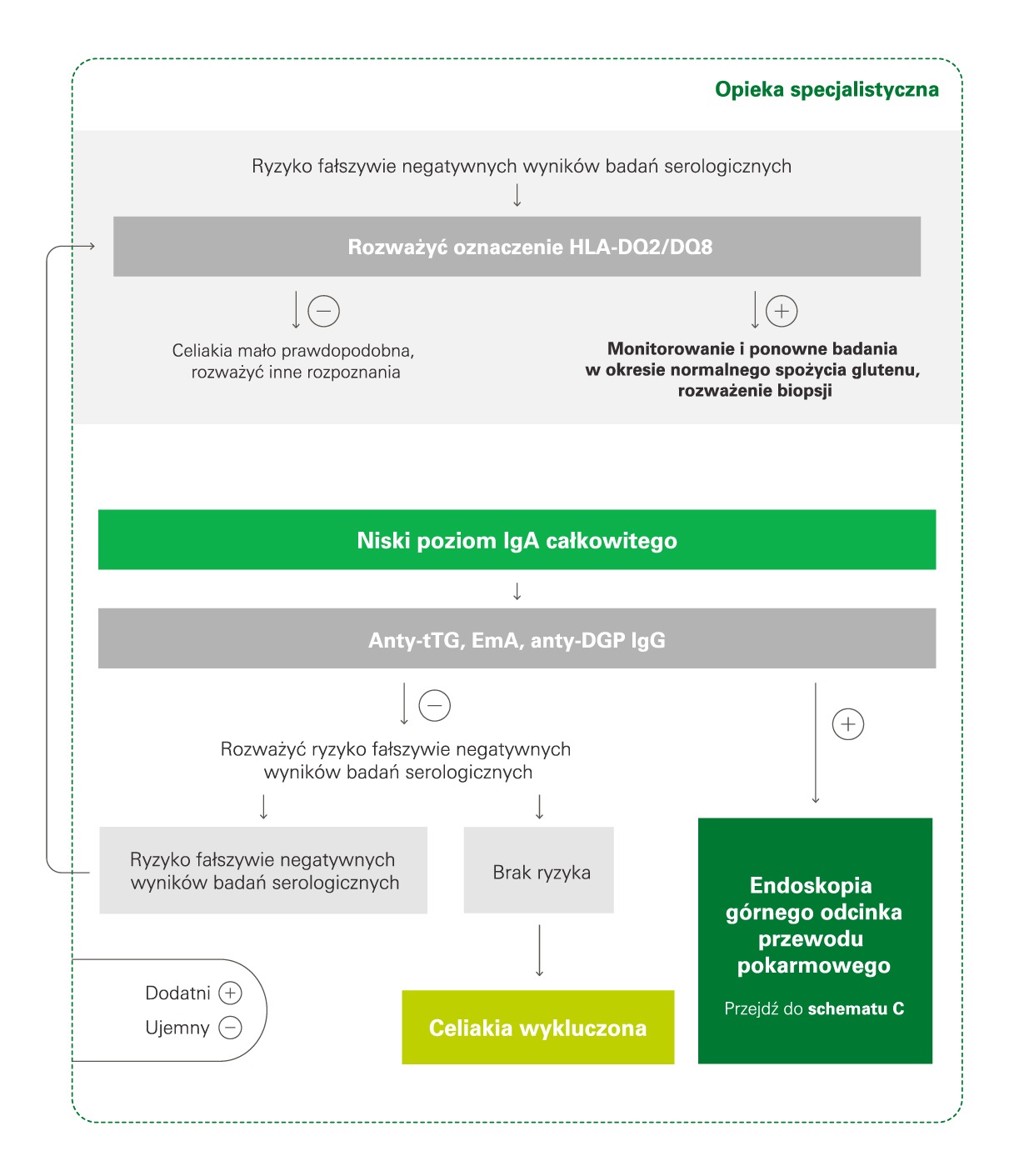
W schemacie B2 wymienione zostały badania pomocnicze, które są użyteczne w przypadku sprzecznych wyników badań serologicznych lub gdy istnieje ryzyko otrzymania wyników fałszywie ujemnych. Wówczas warto wykonać badanie genetyczne, czyli badanie haplotypu HLA-DQ2/DQ8. Jego wysoka negatywna wartość predykcyjna pomoże w wykluczeniu celiakii w przypadku otrzymania wyniku ujemnego.
Jeśli mamy pacjenta z selektywnym niedoborem immunoglobuliny w klasie A, zaleca się wykonanie u niego badania przeciwciał w klasie IgG – może to być badanie przeciwciał przeciwko transglutaminazie tkankowej (anty-tTG), przeciwko deamidowanym peptydom gliadyny (anty-DGP, anty-GAF3X) lub przeciwciał przeciwendomyzjalnych (EmA). W przypadku ujemnych wyników celiakię można wykluczyć. Po otrzymaniu dodatniego wyniku przeciwciał w klasie IgG u pacjenta powinna zostać wykonana biopsja. U osób z selektywnym niedoborem immunoglobuliny w klasie A nie można pominąć biopsji, by potwierdzić celiakię.
Schemat C
Schemat C dotyczy biopsji jelitowej, czyli histopatologicznej oceny wycinków pobranych podczas badania endoskopowego. Zgodnie z rekomendacjami powinno się pobrać co najmniej cztery bioptaty z dystalnej części dwunastnicy oraz co najmniej jeden bioptat z opuszki dwunastnicy. Wycinki ocenia się w skali Marsha-Oberhubera. Otrzymanie wyniku 2 lub 3 w tej skali jest podstawą do rozpoznania celiakii.
W przypadku otrzymania rozbieżnych wyników (np. Marsh 0/1 i dodatnie wyniki badań serologicznych) konieczne jest prześledzenie wszystkich etapów diagnostycznych. Wówczas warto wykonać także badanie genetyczne haplotypu HLA-DQ2/DQ8. Jeśli wynik będzie ujemny, można z dużym prawdopodobieństwem wykluczyć celiakię.
Podsumowanie
Podstawowym badaniem w diagnostyce celiakii wykonywanym niezależnie od wieku dziecka jest oznaczenie stężenia przeciwciał anty-tTG (IgA) wraz z oceną całkowitego stężenia IgA. U dzieci z wysokimi stężeniami przeciwciał anty-tTG (≥ 10 × ULN) istnieje możliwość rozpoznania celiakii bez wykonywania biopsji.
O rekomendacjach ESPHGAN rozmawialiśmy z prof. Bożeną Cukrowską, autorytetem w dziedzinie diagnozowania celiakii w Polsce: o rekomendacjach z 2012 roku (Diagnostyka celiakii w świetle najnowszych rekomendacji) i o nowych rekomendacjach z 2020 roku (Diagnostyka celiakii w świetle najnowszych rekomendacji).
Piśmiennictwo
Husby S., Koletzko S., Korponay-Szabó I. et al. European Society Paediatric Gastroenterology, Hepatology and Nutrition guidelines for diagnosing coeliac disease 2020. J Pediatr Gastroenterol Nutr 2020; 70 (1): 141–156.

Małgorzata Nieżychowska
Specjalista w Dziale Informacji Naukowej, Product Manager ds. Nietolerancji Pokarmowych








Dodaj komentarz